|
Una alternativa simple para una ciencia compleja
Dr. Mario Romero-Félix
Diplomado Odontología General ACDRC, Lake Worth, USA
Diplomado Implantología Oral, INCAFOE-G
Director Diplomado Odontología Restauradora INCAFOE-G
Presidente AORYB-G
mromero@buenaliento.com
Dra. Sonia Félix de Romero
Especialista en Cirugía Maxilofacial, Jackson Memorial
Hospital, Miami Florida
Jefe del Servicio de Cirugía Maxilofacial Hospital Roberto
Gilbert, Guayaquil- Ecuador - Miembro activo de AORYB-G
soniafelix45@hotmail.com
Resumen
Uno de los mayores inconvenientes de la Implantología Oral desde
sus inicios ha sido lo sensible de su técnica. La mayoría de
odontólogos podríamos coincidir en que la fase quirúrgica a
veces es más simple que la protésica; esto debido principalmente
al gran número de pasos y herramientas empleadas. El objetivo de
este trabajo es presentar un sistema que simplifica la
Implantología Oral, insertándola dentro de la Odontología
restauradora convencional.
Summary
One of the mayor inconveniences of
Oral Implantology since its first steps has been the sensitivity
of its technique. The majority of dentist will agree that the
surgical phase many times is simplerer than the prosthetic due
to the number of steps and equipment needed. The purpose of this
article is to introduce a system that simplifies Oral
Implantology, inserting it into conventional restorative
Dentistry.
Introducción
Breve reseña histórica:
En el año 1968 el Ejército de los EE.UU. decide financiar
una investigación liderada por Thomas Driskell (Batelle
Memorial Institute, Columbus, Ohio) dirigida a
desarrollar un implante vertical libre con muñón y
corona cementada. Sus primeros diseños fueron fabricados
en óxido de alúmina de alta densidad, ya que este
material había demostrado alta biocompatibilidad en
muchos estudios. En esa época el concepto más aceptado
en Implantología Dental era el de “Fibrointegración”
(tejido fibroso alrededor del implante que impedía el
íntimo contacto entre éste y el hueso).
En 1971, Thomas Driskell fue capaz de demostrar
histológicamente una unión directa de hueso en la
interfase de uno de sus implantes, colocado en un
alvéolo post extracción de un mono. Este fenómeno,
descrito primero por Branemark, es el que hoy conocemos
como Oseointegración y es la base de la Implantología.
En 1975, Driskell lanza al mercado su primer implante
llamado Synthodont de una sola pieza, no sumergible y
con pilares rectos o angulados. Este implante, aunque
muy exitoso al comienzo (durante esa época el óxido de
alúmina era muy utilizado) empezó a ser cuestionado,
pues era muy quebradizo, para usarse en implantes
sumergibles multi componentes, como los que ya estaban
en desarrollo.
En 1981, Driskell desarrolló su Titanodont fabricado de
una aleación de Titanio para luego, en 1985,
perfeccionarlo hasta lo que hoy conocemos como Sistema
de Implantes Bicon (1).
Características únicas del sistema
Los implantes Bicon están fabricados de una aleación de
titanio quirúrgico, aluminio y vanadio y, desde 1985,
todos los implantes son arenados y grabados en una
solución de acido nítrico. El sistema está formado por 2
piezas (foto 1), a diferencia de otros sistemas que
requieren mínimo de 3 piezas (para la rehabilitación más
simple) y a veces hasta 5 piezas (para rehabilitaciones
más complejas), que no sólo encarecen el tratamiento
sino que aumentan el armamentarium que necesita el
clínico rehabilitador.
|
 |
|
Foto
1: Implante y muñón protésico Bicon |
El implante tiene forma de raíz con aletas horizontales
(las que aumentan notablemente la superficie de
oseointegración), el tercio apical es ligeramente
cónico, lo que ayuda a una mejor distribución de fuerzas
no centrales en comparación con otros sistemas (2).
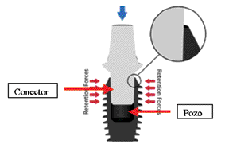
Posee un hombro en pendiente (foto 2) diseñado para
brindar soporte al hueso que lo rodea una vez sumergido
(3mm-5mm dependiendo de la disponibilidad de hueso). En
el centro de este hombro se encuentra el pozo que aloja
al conector del muñón protésico (foto 3). Este pozo
puede ser de 2 o 3mm de diámetro, lo que a su vez
permite utilizar muñones protésicos con conectores de 2
o 3mm de diámetro, dándole al conector una
característica de “irrompible”, a diferencia de lo que
ocurre con los muñones atornillados con aditamentos que
poseen diámetros menores a 1mm (foto 4), estos pueden
fracturarse o aflojarse afectando así a la prótesis.
|
 |
|
Foto
2: Hombro en pendiente |
|
 |
 |
|
Foto 3: Conector de
3mm del muñón
protésico, el pozo del implante y
el sistema de conexión
interna
“taper lock” |
Foto 4: Dos
implantes en un mismo
paciente. El de la izquierda
un Bicon, el de la derecha
un implante con tornillo,
nótese el diámetro
del conector de Bicon versus el tornillo de
1mm del otro implante. |
Sistema de conexión
Este implante utiliza un sistema único de conexión
interna llamado “Taper lock” (3)(seguro cónico) y está
dado por la fricción (metal/ metal) entre las paredes
del pozo y las del conector del muñón protésico. Esta
fricción se ve ayudada por una inclinación (conicidad)
de las paredes del pozo hacia apical de 1.5 grados. Todo
esto junto produce una traba mecánica que imposibilita
el retiro del pilar en sentido vertical, pero a la vez
facilita su remoción (de ser necesario) rotando el pilar
sobre su eje.
Otro gran beneficio de este sistema de conexión es su
sello hermético que impide la proliferación bacteriana
(4,5) cuando se lo compara con los sistemas
atornillados, este creciemineto bacteriano puede jugar
un rol importante en el desarrollo de la periimplantits
o afectar la regeneración guiada de tejido en zonas
afectadas por periimplantits.
Plataformas que ofrece el sistema
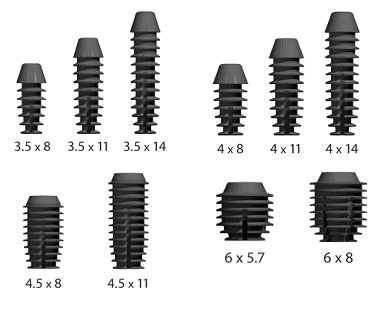
Las plataformas son de 3.5, 4, 4.5, 5 y de 6 mm de
diámetro en longitudes de 8, 11 y 14 mm. También
presenta implantes cortos, únicos en el mercado, de 6 X
5.7 mm (foto 5) para ser utilizados en zonas donde hay
poca altura de hueso alveolar (cercanía con senos
maxilares o nervios dentarios) de manera predecible
(6,7). En un estudio publicado por Gentile, Chuang, y
Dodson (in vivo) estos implantes tuvieron un éxito de
92.18% comparado con el 95.24% de éxito de todas las
otras plataformas (8).
|
 |
|
Foto
5: Plataformas disponibles |
Protocolo quirúrgico
Como todo lo inherente al sistema, su protocolo
quirúrgico no podría ser menos simple. La perforación
piloto se la realiza con una fresa lanza de 2mm de
diámetro a 1100 rpm con irrigación externa. La
profundidad de esta perforación depende de la longitud
del implante, pero como norma general el implante debe
quedar sumergido mínimo 3mm por debajo de la cresta
ósea; por lo tanto, si el implante es de 8mm la
perforación inicial debe de ser de 11mm.
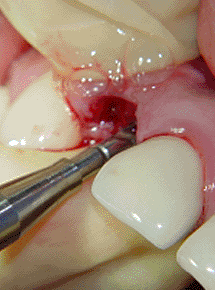
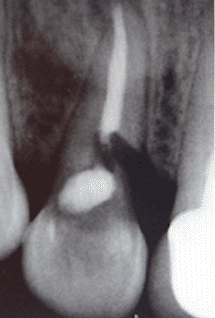
En la siguiente secuencia fotográfica (fotos 6-12)
podemos observar este primer paso en una paciente que
llegó a la consulta con la pieza #12 fracturada. La
vista frontal tiene una apariencia normal (foto 6) pero
en la foto 7 podemos observa la cavidad que produjo el
debilitamiento de la estructura dentaria. Se realizó la
extracción de la pieza dentaria (fotos 8 y 9) para luego
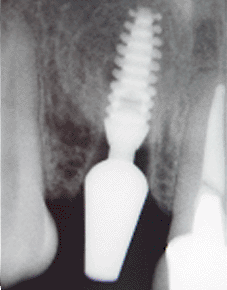
iniciar con la perforación piloto. En la foto 10 pueden
observar la osteotomía con la fresa piloto hasta una
profundidad de 14mm, debido a que decidimos utilizar una
fijación de 3.5 X 11mm. En la foto 11 pueden observar la
radiografía inicial y compararla con la foto 12 donde se
obtuvo una radiografía con el pin paralelo dentro de la
osteotomía inicial. Nótese que hemos perforado 3mm más
en relación a la longitud original de la pieza dentaria.
|
 |
 |
|
Foto
6 |
Foto
9 |
|
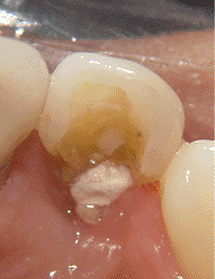 |
 |
|
Foto
7 |
Foto
10 |
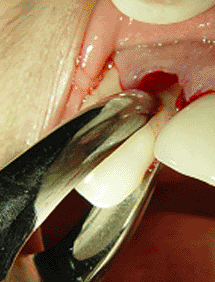 |
 |
|
Foto
8 |
Foto
11 |
|
 |
|
Foto
12 |
Como paso siguiente tenemos la osteotomía secuencial que
se realiza a sólo 50 rpm y sin irrigación, basada en
estudios realizados por Driskell en los que demostró que
la temperatura producto del fresado a esta velocidad no
afecta el proceso de oseointegración y facilita la
colección de hueso autógeno para injerto de ser
necesario. Las fresas que utilizamos en este caso son de
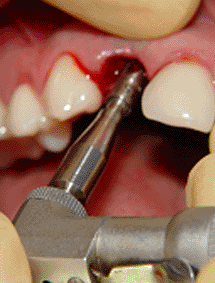
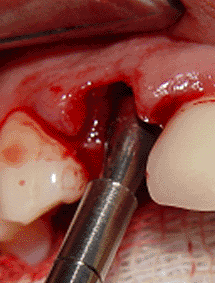
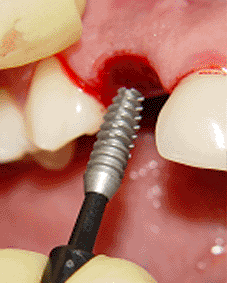
diámetros de 2.5mm, 3.0mm y finalmente la 3.5mm (foto 13)
debido a que debemos de preparar la osteotomía hasta el
mismo diámetro del implante, esto en razón de que el
implante bicon no es autoroscante, como la mayoría de
sistemas, sino por el contrario entra en la osteotomía
con un golpe con escoplo y martillo (fotos 14 y 15) lo
que produce una fricción entre las aletas del implante y
las paredes del alvéolo (foto 16).
|
 |
 |
|
Foto
13 |
Foto
15 |
|
 |
 |
|
Foto
14 |
Foto
16 |
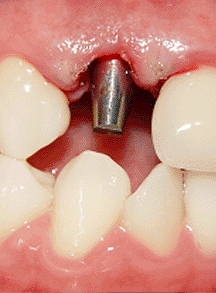
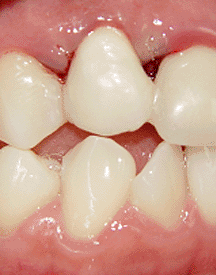
Una vez que hemos insertado el implante debemos decidir
entre dejar el implante sumergido o cargarlo de forma
inmediata. En el caso que hemos presentado decidimos
colocar su muñón protésico (foto 17) y cargarlo de forma
inmediata con una restauración provisional (foto 18)
debido a la excelente estabilidad inicial que se logró
(9).
|
 |
 |
|
Foto
17 |
Foto
18 |
Protocolo protésico
Todos los odontólogos restauradores sabemos lo
relativamente simple que es hacer una corona sobre una
pieza dental natural y al mismo tiempo sabemos lo
complicado que puede ser hacer la misma restauración
sobre un implante. Esto ha sido fundamental para el poco
desarrollo de esta área en nuestro país.
Desde 1985 Bicon ha venido promocionando su simplicidad
y ésta no puede ser ajena a la parte protésica. Para
rehabilitar un implante Bicon hay que simplemente
decidir si queremos tratar al implante como implante o
si lo queremos tratar como un diente natural.
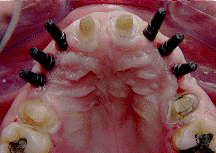
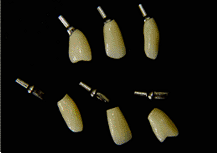
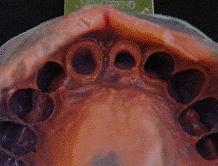
La impresión se debe de tomar directamente a la fijación
a través de un poste de impresión que luego se conecta a
un análogo del implante para que, al realizar el vaciado
del modelo, estos queden dentro del yeso y así realizar
el encerado directamente sobre el pilar protésico
seleccionado.
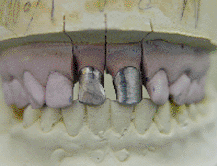
En la secuencia fotográfica (foto 19-22) que presentamos
a continuación podemos observar los pasos antes
mencionados hasta la cementación final de las prótesis en
boca.
|
 |
 |
|
Foto
19 |
Foto
21 |
|
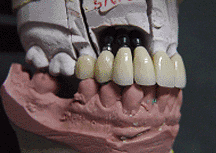 |
Foto
22 |
|
Foto
20 |
|
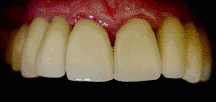
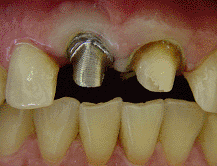
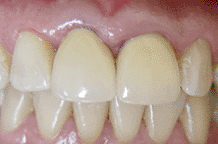
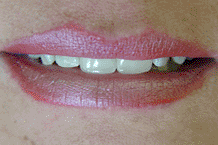
Una forma más sencilla de restaurar un implante Bicon es
tratando a su pilar protésico como un muñón natural;
esto es, tallarlo directamente en boca (foto 23); luego,
utilizando hilos retractores (foto 24), tomar una
impresión convencional (foto 25) y, sobre el modelo que
se obtiene, encerar y colar (foto 26) para realizar la
prueba del metal en boca. Finalmente colocar la
porcelana, glasear y cementar (foto 27-28).
|
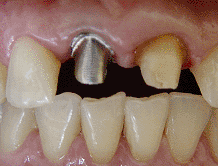 |
 |
|
Foto
23 |
Foto
26 |
 |
 |
|
Foto
24 |
Foto
27 |
 |
 |
|
Foto
25 |
Foto
28 |
Conclusiones
A medida que la ciencia avanza muchos de los
tratamientos realizados por los odontólogos se vuelven
un poco más complejos. Esta complejidad nos obliga,
muchas veces, a volver a las aulas para adquirir esos
nuevos conocimientos. La Implantología no ha sido
extraña a ésto; pero, gracias al desarrollo de esta
rama, muchas casas comerciales están tratando de simplificar
sus técnicas para permitirle al odontólogo disfrutar de
tratamientos más simples y predecibles.
Bibliografía
1.- Archivos históricos de Bicon. Boston MA. www.bicon.com
2.- BozKya, D., Muftu, S. and Muftu A, Stress
Distribution Characteristics of Various Implant Systems
duo to Non-central Occlusal Loads. Poster Presentacion
abstract for the Academy of Osseointegration 18th Annual
Metting. Feb 27- Mar 1, 2003, Boston MA.
3.- Bozkaya, D., Müftü, S. and Müftü, A., Efficiency
Considerations for the Purely Tapered Interference Fit (TIF)
Abutments Used in Dental Implants Journal of
Biomechanical Engineering, Trans ASME
4.- Muftu, A., Chapman, R.J., & Mulcahy, H.L., IADR San
Francisco, Tufts University School of Dental Medicine &
Suffolk University Department of Biology, Boston,MA.,March,1996.
Comparison of Microbial Penetration Between Components
of Screw and Locking Taper Implant-Abutment Connections.
5.- Dibart, S., Evaluating the Bacterial Seal of an
Implant-Abutment Connection, AAP Annual Meeting,
Orlando, FL, 2004.
6.- Seh Hi, H., Use of Bicon Implant, Placement without
the need of Sinus Lift (I); Procedure, Clinical Implant,
11/12, 2004.
7.- Seh Hi, H., Use of Bicon Implant, Placement without
the need of Sinus Lift (II); Process of Prosthetic
Restoration, Clinical Implant, 01/02, 2005. 8.- M.A.
Gentile, S.K. Chuang, T.B Dodson, Harvard School of
Dental Medicine, Boston, MA, USA, Massachusetts General
Hospital and Harvard School of Dental
Medicine,Boston,USA. Research abstract at AADR/CADR
Annual Meeting; San Antonio,TX.
9.- Speratti. D., Hirayama, M., Immediate Stabilization
& Function of Dental Implants FDI Annual Meeting,
Montreal, Canada August 2005
|

